- 简介:《中国救护》由哔哩哔哩与西安笃影文化联合出品,是一档大型院前医疗急救纪录片,驻扎在三座城市一线急救工作现场,通过24小时纪实跟拍真实记录急救现场的工作状况,真实鲜活的院前急救案例,展现急救人员的专业与热忱,体现温暖动人的中国故事。
患者A:心梗 心脏骤停 多次室颤

- 叹息样呼吸:叹息样呼吸是指在正常呼吸节律中不自主地插入一次深大呼吸并伴有叹息声的呼吸模式,多见于儿童、青少年及焦虑人群。其病因主要分为两类:生理性/心理性因素 (如情绪波动、焦虑紧张、精神疲劳、压力过大等,最为常见)和病理性因素 (如慢性阻塞性肺病、支气管哮喘、心力衰竭、心肌梗死、脑干损伤、糖尿病酮症酸中毒等心肺或神经系统疾病)。临床鉴别关键在于:生理性叹息通常偶尔出现、无其他不适、情绪平复后可缓解;病理性叹息则频繁发作,常伴随胸闷、气短、心悸、发绀等症状,需通过体格检查、肺功能测定、心电图、血气分析等辅助检查排除器质性疾病。治疗原则为:生理性以心理疏导、生活方式调整、呼吸训练为主;病理性则需针对原发病进行规范治疗。多数叹息样呼吸属于良性表现 ,但若频繁发生或伴随其他症状,应及时就医评估,排除潜在的心肺或神经系统疾病,预后通常良好。【转载】濒死叹息样呼吸的表现

- 心室颤动(ventricular fibrillation,VF)简称室颤,是一种心室电活动完全紊乱导致心脏有效收缩功能丧失的致命性心律失常 ,为心源性猝死的最主要原因 (约占80%),在院前心脏骤停患者中65%-85%的初始心律为室颤。其病因主要分为心源性 (如冠心病、急性心肌梗死、心肌病、完全房室传导阻滞等,最常见)和非心源性 (如严重电解质紊乱、药物中毒、触电、雷击、溺水、麻醉手术意外等)两类,病理机制涉及心室肌高频无组织的兴奋(频率250-600次/分钟)、"R on T"现象及多形性折返子波活动。临床表现为突发意识丧失、抽搐、面色苍白或青紫、脉搏消失、心音听不到、血压为零、呼吸心跳停止 (阿-斯综合征),心电图特征为QRS-T波群完全消失,代之以形状不一、大小不等、极不规则的颤动波。治疗以立即非同步直流电除颤为核心 (双相波200J或单相波360J),配合心肺复苏(CPR)和高级心脏生命支持(ACLS)方案,药物可选用胺碘酮、β受体阻滞剂等,室颤风暴需联合用药,高危患者可植入心律转复除颤器(ICD)预防猝死(可降低猝死发生率约23%)。室颤是真正的医疗急症,若不立即抢救,通常在数分钟内导致死亡 ,预后取决于除颤时机,每延迟1分钟除颤存活率下降7%-10%,因此早期识别、即时CPR和尽快除颤是挽救生命的关键,2024年研究发现激活心脏内源性烟碱型胆碱能受体可能成为预防或终止室颤的新靶点。


患者B:跳楼未遂 检查+心里疏导

- 过度通气:过度通气综合征(hyperventilation syndrome,HVS)又称呼吸性碱中毒综合征、高通气综合征,是一种因呼吸中枢调节异常导致肺泡通气量超过生理代谢需要而引起功能性呼吸障碍的临床症候群,好发于青中年人群尤其是年轻女性 (女孩发病率约为男孩的2倍,发病高峰年龄13-17岁),患病率约20%。其病因主要分为心理性因素 (如急性焦虑、情绪激动、精神紧张、惊恐障碍等,最常见,约50%患者合并焦虑或惊恐障碍)和病理性因素 (如甲状腺功能亢进、发热、身体缺氧、剧烈运动、电解质紊乱、哮喘并存等),发病机制为过度呼吸导致体内二氧化碳大量排出,引起动脉血二氧化碳分压降低 (PaCO₂<5kPa),并伴有交感神经系统兴奋,临床上出现多样化症状。典型临床表现为突发呼吸困难、胸闷压迫感或窒息感、心悸、心动过速、出汗、头晕眼花、肢体麻木或感觉异常,严重者可有晕厥、抽搐 (手足呈"鸡爪样"痉挛),症状可用过度通气和呼吸性碱中毒解释。诊断需排除心梗、哮喘等器质性疾病 ,主要依靠临床症状、动脉血气分析(显示低碳酸血症和呼吸性碱中毒)、过度通气激发试验、心电图等检查,并需与血管迷走性晕厥、哮喘、惊恐障碍等鉴别。治疗以支持治疗和心理干预为核心,急性发作时采用纸袋或面罩重复呼吸法(增加吸入CO₂浓度)、腹式呼吸训练、放松技巧,必要时给予镇静药物,同时针对潜在的心理问题进行认知行为治疗,改善慢性呼吸模式,预后良好但易复发,治愈率约40%,治疗周期15-30天,虽不直接危及生命但严重影响生活质量,早期识别和正确处理可显著改善症状。



患者C:呼吸心脏骤停 经皮冠状动脉介入治疗(PCI)

- 下壁心肌梗死是指心脏下壁(膈面)区域因冠状动脉急性闭塞导致的心肌缺血性坏死,属于急性心肌梗死的常见类型之一,约占急性心肌梗死的40%-50% 。其病因主要为冠状动脉粥样硬化斑块破裂引发血栓形成 (最常见),其他少见原因包括冠状动脉痉挛、栓塞、血管炎或先天性冠脉畸形,危险因素涵盖高血压、糖尿病、吸烟、血脂异常等。解剖定位上心脏下壁主要由右冠状动脉(RCA)供血 (约80%-90%),少数由左回旋支(LCX)供血,心电图特征性表现为II、III、aVF导联ST段抬高 (STEMI)或压低/动态变化(NSTEMI),需结合肌钙蛋白(hs-cTn)动态监测确诊。典型临床表现为突发胸骨后压榨性疼痛 (持续>20-30分钟,硝酸甘油不能缓解),且下壁心梗易并发房室传导阻滞 (尤其是三度房室传导阻滞),若合并右室梗死可出现低血压、心功能不全、颈静脉怒张等表现。诊断依靠临床症状、心电图动态演变 (II、III、aVF导联ST段抬高≥0.1mV),并需与前壁心梗、主动脉夹层、急性心包炎等鉴别。治疗以尽早再灌注为核心 ,首选急诊经皮冠状动脉介入治疗(PCI),若无法及时PCI可在发病12小时内溶栓治疗,药物治疗包括抗血小板(阿司匹林、氯吡格雷)、抗凝、他汀降脂、β受体阻滞剂、ACEI/ARB等,并发房室传导阻滞时必要时安装临时起搏器,合并右室梗死需积极补液维持前负荷。预后方面下壁心梗相对前壁心梗较好 ,因房室传导阻滞部位多在房室束以上,多数可恢复,但若不及时治疗仍可发生心力衰竭、恶性心律失常、心源性休克甚至猝死,死亡率约5%-10%,因此早期识别、及时再灌注治疗是改善预后的关键,出院后需长期二级预防并定期随访。


患者D:呼吸心脏骤停 插管 冰帽



- 教学记录-简易呼吸气囊与气管插管
- 《豪斯医生》第一季 第22集(季终集)豪斯医生用圆珠笔给自己做环甲膜切开术(紧急气管切开),豪斯医生气道阻塞无法呼吸,在紧急情况下用圆珠笔插入自己喉咙救命。

-
冰帽,防止脑损伤(脑水肿),医生把自己的帽子摘下来,塞上冰袋给患者带上:

-
冰帽通过亚低温治疗(32-35℃)实现脑保护,主要机制包括:
| 作用 | 具体效果 |
|---|---|
| 降低脑代谢 | 体温每降低1℃,脑代谢率下降6-7%,减少脑细胞能量消耗 |
| 减轻脑水肿 | 低温使血管收缩,减少脑血流量,降低颅内压 |
| 保护血脑屏障 | 维持血脑屏障完整性,减少有害物质进入脑组织 |
| 减少氧耗 | 降低脑组织氧耗量,减少乳酸堆积 |
| 抑制毒性产物 | 抑制内源性毒性产物对脑细胞的损害 |
| 减少钙离子内流 | 阻断钙对神经元的毒性作用 |


第二集
患者E:服用过量安眠药 纳洛酮





- 纳洛酮作为阿片受体特异性拮抗剂,能快速逆转阿片类药物引起的呼吸抑制,是急救医学中不可或缺的重要药物。2025版医保目录将其纳入甲类医保,提高了药物可及性。但需注意的是,纳洛酮为处方药,应在专业医疗人员指导下规范使用。

患者F:高血压打麻将脑卒中(中风)




患者G 不会骑车侧翻骨折



患者H 未详细表述 开死亡调查表



第3集
患者C:未详细表述

患者C:头部撞击导致失忆 脱套伤



患者C:骨盆 胫腓骨砸伤骨折


- 肾上腺素的buffer消失后昏迷:

- 骨盆那里血管很丰富,都是大血管,骨盆骨折错误会压迫戳破血管造成大出血,很难止血,急性大出血会急速放干全身的血
- 骨盆骨折手术理论来说是创伤外科最复杂的手术

患者C:骑车撞上护栏



医者 陈佳来:
- 这里讲了急救员陈佳来自己的一些故事,很棒!

第4集
患者C:腕部自残后情绪激动

患者C:车祸
- 一般是肇事方都不愿垫付,一切都交给保险公司,这样就省得和受害人家属纠缠。

患者C:喝酒后吃安眠药 纳洛酮


患者C:生气后心绞痛


第5集
患者C:醉酒

患者C:中暑
患者C:高血糖 没吃药

- CT,小脑出血,颅内高压,都会想睡觉
患者C:eFAST


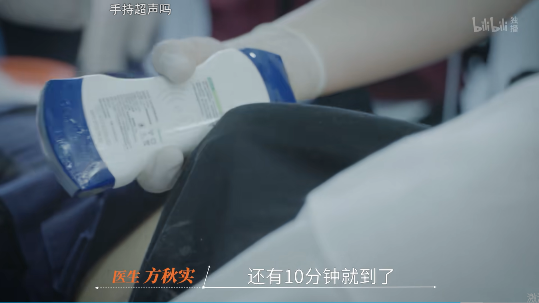
- eFAST(extended Focused Assessment with Sonography for Trauma)即扩展创伤重点超声评估,是急诊医学中用于快速评估创伤患者的床旁超声检查技术。

第6集
患者C:醉酒

患者C:胃胀气



患者C:低血糖


患者C:

患者C:心衰 端坐呼吸,心功能不全
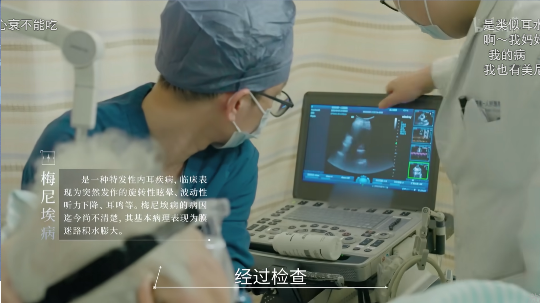

第7集
患者C:分离转换型障碍 癔症 镇定剂(安定)





患者C:老年人无自主呼吸

患者C:高龄产妇



患者C:未详细表述
第8集
患者C:骑车摔伤


患者C:摔伤


医者 :白夜休休工作制
- 白夜休休就是4天一轮,我们重症也是这样的


患者C:气管切开术


患者C:老年人乏力 纳差

第9集
患者C:胸痛

- 年纪大的谨慎吃糯米类食物
- 病人100岁,九个孩子

患者C:脑梗


患者C:慢阻肺

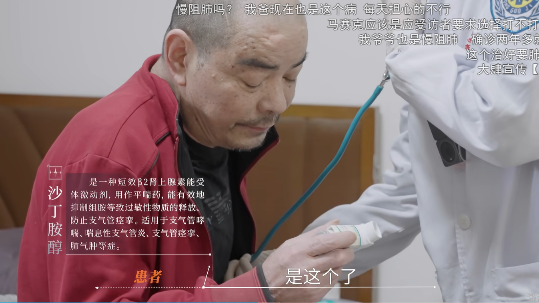

患者C:脑梗