01
导语
各位同学,大家好。现在做影像组学,如果还只停留在"提取特征---建个模型---算个AUC ",那就有点像算命算得挺准,但为啥准,自己也说不明白。别人一问:你这特征到底代表啥?背后有啥道理?瞬间就成了黑箱本箱。而真正能打高分、站得住脚的研究,都在干一件事------给影像组学找"生物学娘家" ,让宏观图像和微观病理、细胞、基因、通路对上话。今天咱们就通过这篇最新文献,看看作者如何不选原发灶、专挑淋巴结 ,把纹理异质性 和形状规则度 这些影像表型,一步步挂靠到肿瘤血管异常、缺氧微环境、免疫抑制 这条机制链上。从"淋巴结为啥圆一点疗效就好"到"动脉期高异质性为啥预示耐药",人家讲得明明白白。咱们就用轻松又实在的方式,聊聊影像组学怎么优雅、合理、不硬凑地挂靠生物学机制 ,从"只会算分的工具人",升级成"能讲清疾病故事的研究者"。

**★题目:**Clinical-radiomics nomogram integrating lymph node radiomic features to predict immunotherapy response in advanced biliary tract cancers
(整合淋巴结影像组学特征的临床-影像组学列线图用于预测晚期胆道癌免疫治疗反应)
★期刊:《Journal for Immunotherapy of Cancer》(中科院1区,IF=10.6)
**★研究疾病:**晚期胆道癌
**★生物学机制:**肿瘤血管异质性→缺氧→免疫抑制
**★发表时间:**2025年12月
02
研究背景-从 "临床问题" 落到 "生物学问题"
晚期胆道癌(BTC)是一类高度异质性、预后极差的消化系统恶性肿瘤,多数患者确诊时已失去手术机会,即使接受根治性切除,复发和转移风险仍居高不下。近年来,免疫检查点抑制剂(ICI)在多种实体瘤中展现出显著疗效,也在晚期BTC中显示出一定临床获益。然而,仅有约18%的患者能够从免疫治疗中真正获益 ,而免疫治疗本身费用高昂且可能引发免疫相关不良事件。因此,在治疗前精准识别潜在响应人群,是临床亟待解决的关键问题。目前临床上常用的预测生物标志物如PD-L1表达、肿瘤突变负荷、微卫星不稳定性等,均依赖侵入性组织活检或基因检测,不仅操作复杂、存在并发症风险,更受限于肿瘤时空异质性 而难以全面反映真实的免疫微环境状态。影像组学作为一种高通量、非侵入性的图像解析技术,能够从医学影像中提取大量定量特征,间接反映肿瘤的异质性、微血管状态及免疫浸润模式。已有研究在肺癌、食管癌等瘤种中尝试利用淋巴结(LN)影像组学特征 预测治疗反应,提示转移性淋巴结可能通过一系列复杂的序贯变化,反映肿瘤的生物学行为。然而,在晚期BTC中,原发灶常边界不清、伴有多发卫星灶,难以准确勾画;而多数患者存在典型的影像学转移性淋巴结,使其成为潜在的理想感兴趣区。基于此,将影像组学的分析焦点从原发灶转向转移性淋巴结 ,并探索其与免疫治疗疗效之间的关联,不仅是技术路径的调整,更涉及一个深层的生物学问题:淋巴结的影像表型能否揭示肿瘤-免疫互作的潜在机制,从而为免疫治疗疗效预测提供新的非侵入性生物标志物。
03
研究目的(明确写出"三层目的")
本研究旨在构建并验证一个整合淋巴结影像组学特征与临床-影像学因素的列线图模型 ,用于预测晚期胆道癌患者对免疫检查点抑制剂的治疗反应,并探索影像组学特征背后可能关联的生物学机制。具体而言,本研究包含三个层次的目的 :第一,临床预测层面 ,开发一种易于使用、非侵入性、成本效益高的预测工具,帮助临床医生在免疫治疗前筛选潜在获益人群,避免无效治疗和过度医疗。第二,方法学层面 ,验证以CT评估的转移性淋巴结作为影像组学感兴趣区 的可行性,解决晚期BTC原发灶难以准确勾画的技术瓶颈,并通过多期相(非对比期、动脉期、门脉期)特征提取、稳定性筛选(ICC≥0.75)、特征降维(mRMR + LASSO)等步骤,构建稳定的影像组学标签(Rad-score),再与独立临床预测因子(如免疫治疗周期、ECOG评分、是否联合抗血管药物、有无腹膜/肺转移等)结合,形成临床-影像组学列线图。第三,机制挂靠层面 ,通过分析不同类型影像组学特征(如纹理特征中的Skewness、ClusterShade,形状特征中的Elongation)与免疫治疗响应之间的关系,推断淋巴结影像异质性可能反映的生物学过程 ,包括微血管异质性、缺氧微环境、新生血管紊乱及免疫抑制状态,从而为影像组学特征赋予一定的生物学解释,架起"影像表型"与"肿瘤免疫微环境"之间的桥梁。最终,通过生存分析(OS、PFS)验证模型评分与长期预后的关联,进一步增强其生物学合理性。
04
研究思路(最核心:怎么挂靠机制)
本研究的核心思路是以淋巴结影像组学特征为切入点,通过多步骤特征工程构建预测模型,并借助特征类型与已知生物学过程的映射关系,将影像表型"挂靠"到肿瘤免疫微环境机制上 。具体而言,研究首先从回顾性队列中纳入206例晚期BTC患者,由两名放射科医生在CT图像上选取最符合转移标准的淋巴结,在非对比期、动脉期、门脉期分别勾画二维感兴趣区,提取1904个影像组学特征。通过ICC分析筛选高稳定性特征后,依次采用mRMR和LASSO进行特征降维,最终保留9个特征构建Rad-score。其中,纹理特征(如Skewness、ClusterShade)被认为与灰度异质性相关,而灰度异质性可进一步映射为微循环灌注的异质性和异常新生血管导致的缺氧微环境 ,后者已知能够抑制T细胞浸润和功能,削弱免疫治疗效果;形状特征Elongation则反映淋巴结的规则程度,接近1表示更圆、更饱满,可能提示较低的肿瘤侵袭性或更完整的淋巴组织结构 。在临床模型构建中,通过单因素和多因素逻辑回归筛选出6个独立预测因子(免疫治疗周期、ECOG评分、联合抗血管药物、胆管扩张、腹膜转移、肺转移),随后将Rad-score与这些因子合并建立临床-影像组学列线图。为增强机制解释力,研究采用SHAP可解释性分析 ,量化每个特征对预测结果的贡献方向与大小,使"哪些影像特征在驱动预测"变得透明。最后,通过Kaplan-Meier生存曲线验证高列线图评分组具有更长的总生存期和无进展生存期,从预后角度反向支撑影像特征与肿瘤生物学侵袭性、免疫逃逸能力之间的关联。整个思路实现了从"影像特征提取"到"临床预测建模"再到"机制合理性论证"的闭环。
05
数据和方法(机制部分怎么设计)
数据: 本研究共纳入258例晚期胆道癌患者 ,其中回顾性队列206例 (2019年1月至2023年10月)按7:3 随机拆分为训练集(n=145) 和验证集(n=61) 用于模型开发与内部验证,前瞻性队列52例 (2023年3月至2025年4月,临床试验NCT05978609)作为独立测试集用于模型泛化性能评估。
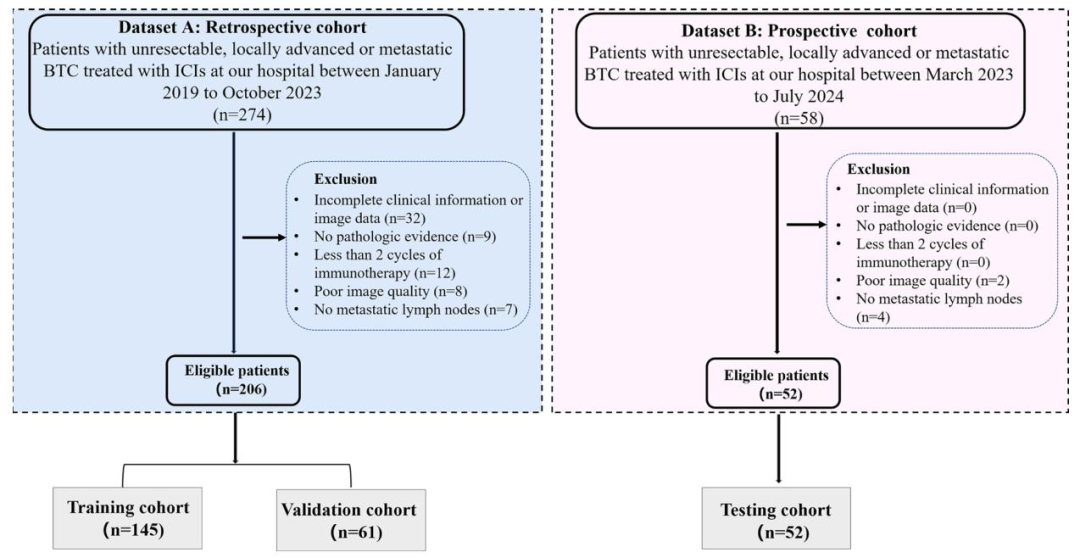
图 1:患者入组流程图
方法:CT图像采集 (多台扫描仪,120kV,2/5mm层厚,动脉期+门脉期)→ 淋巴结ROI勾画 (两位放射科医生依据CT转移标准选择最可疑淋巴结,在非对比期、动脉期、门脉期 分别勾画二维ROI)→ 特征提取 (每期提取1904个特征:一阶、形状、GLCM、GLDM、GLRLM、GLSZM、NGTDM)→ 稳定性筛选 (ICC≥0.75 保留高稳定特征)→ 特征降维 (先mRMR ,再LASSO +五折交叉验证,特征在验证中出现≥4次则保留)→ Rad-score 构建 (从三期联合特征中再次用LASSO 筛选9个关键特征 ,加权线性组合)→ 临床模型构建 (单因素+多因素逻辑回归 筛选独立预测因子,结合五折交叉验证,筛选出6个临床-影像因素 )→ 列线图构建 (将Rad-score与6个临床因子 纳入多因素逻辑回归,形成临床-影像组学列线图 )→ 模型评估 (ROC曲线、AUC、校准曲线、Brier评分、DeLong检验)→ 生存分析(Kaplan-Meier曲线、log-rank检验评估列线图评分与OS/PFS关联)。
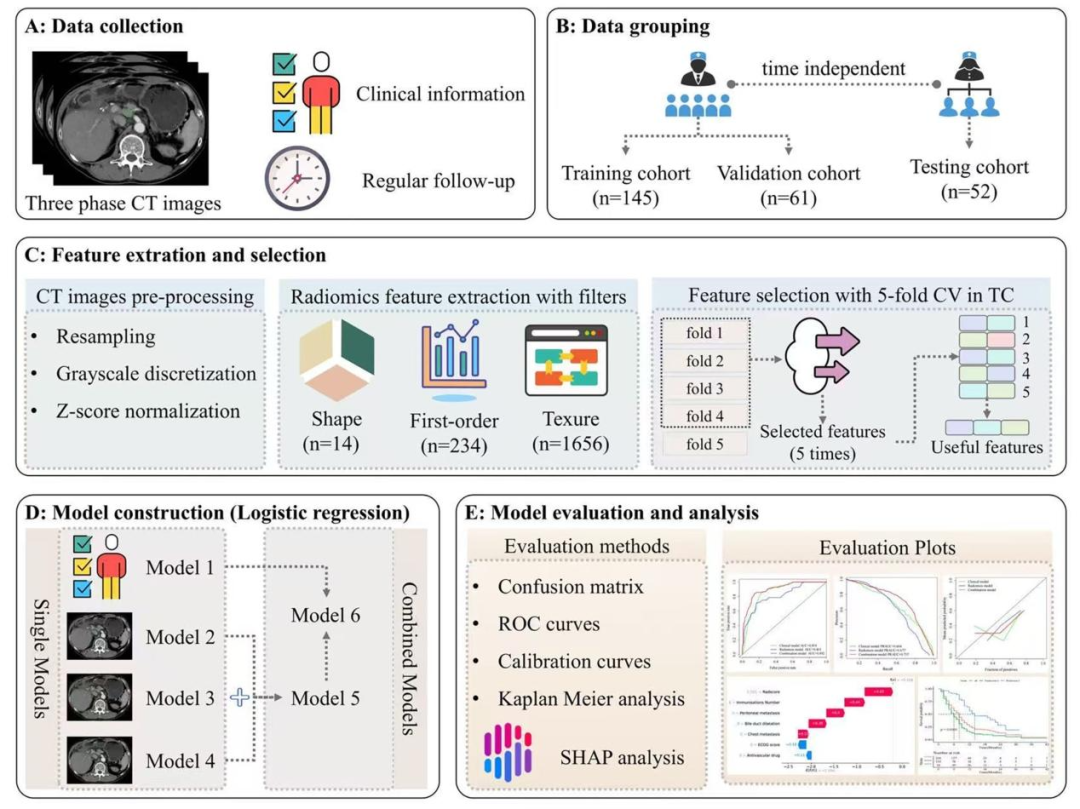
图 2:研究总体工作流程图
06
研究结果("从表型到机制")
①Rad-score在响应组显著更高 :影像表型上,响应组患者的Rad-score显著高于非响应组 (p<0.001),表明淋巴结影像组学特征与免疫治疗疗效密切相关。机制层面,较高的Rad-score可能反映了淋巴结内相对均匀的微血管灌注和较低的异质性,有利于免疫效应细胞的浸润与功能发挥,从而增强免疫治疗响应。
②Skewness与ClusterShade在非响应组更高 :动脉期的Skewness和ClusterShade特征在非响应组显著升高 ,这两项纹理特征反映灰度分布的偏倚与簇状异质性。生物学上,高值提示淋巴结内微循环灌注紊乱、新生血管结构异常 ,进而导致缺氧微环境,已知缺氧可抑制T细胞功能并促进免疫逃逸,削弱免疫治疗效果。
③Elongation值越高,免疫响应越好 :形状特征Elongation(接近1表示更圆)在响应组中更高 ,提示形态规则、饱满的淋巴结更可能获得良好疗效。机制上,规则形态可能对应较低的肿瘤侵袭性、更完整的淋巴组织结构 ,或反映局部免疫反应尚未导致结构破坏,从而为免疫细胞提供更好的作用平台。
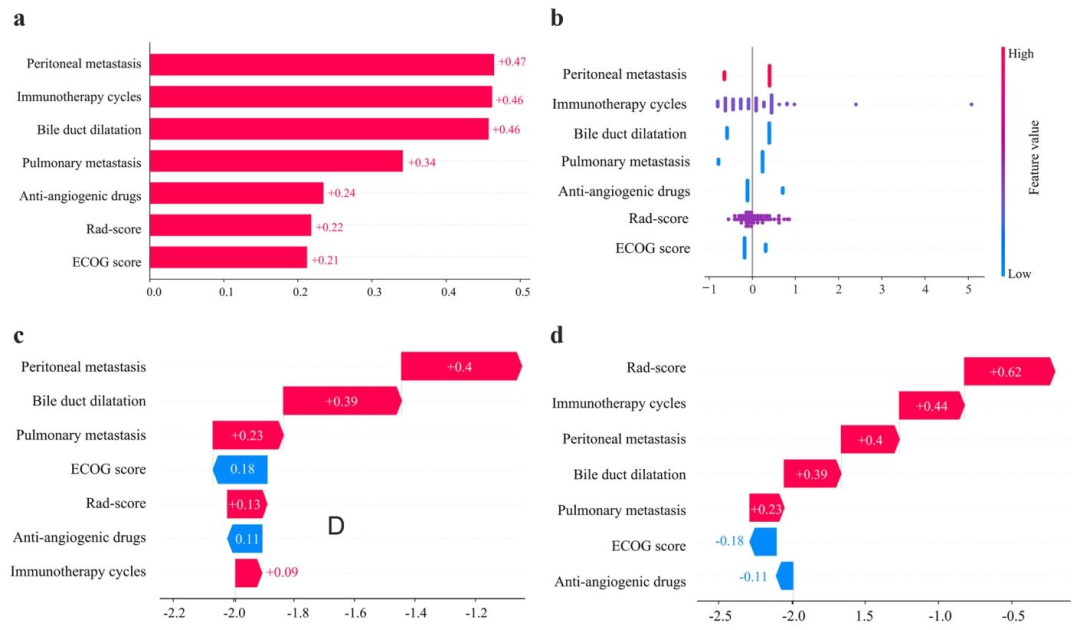
图 5(SHAP特征重要性排序及两个代表病例): 该图上半部分展示了七个预测因子的SHAP值排序 ,其中Rad-score贡献最大 ,其次是免疫治疗周期、腹膜转移、ECOG评分、联合抗血管药物、肺转移、胆管扩张。图中红色(高值)和蓝色(低值)的分布显示了每个特征对预测的推动方向。下半部分展示了响应组和非响应组各一例患者的个体化预测贡献分解图。从机制看,SHAP分析将黑箱模型打开 :例如,高Rad-score(红色)正向推动响应,而高腹膜转移(红色)负向推动响应。这对应了淋巴结影像异质性低→疗效好 (机制:血管相对正常、免疫细胞可及),腹膜转移→疗效差(机制:该部位可能形成特有免疫抑制微环境)。
④列线图预测性能最优 :临床-影像组学列线图在测试集中的AUC达0.874 ,显著优于单独临床模型(0.740)和Rad-score(0.703)。这一表型优势源于影像特征与临床因素的机制互补 :影像特征捕捉肿瘤微环境异质性,临床因子反映宿主状态与肿瘤负荷,二者整合更全面地刻画了肿瘤-免疫互作的全景。
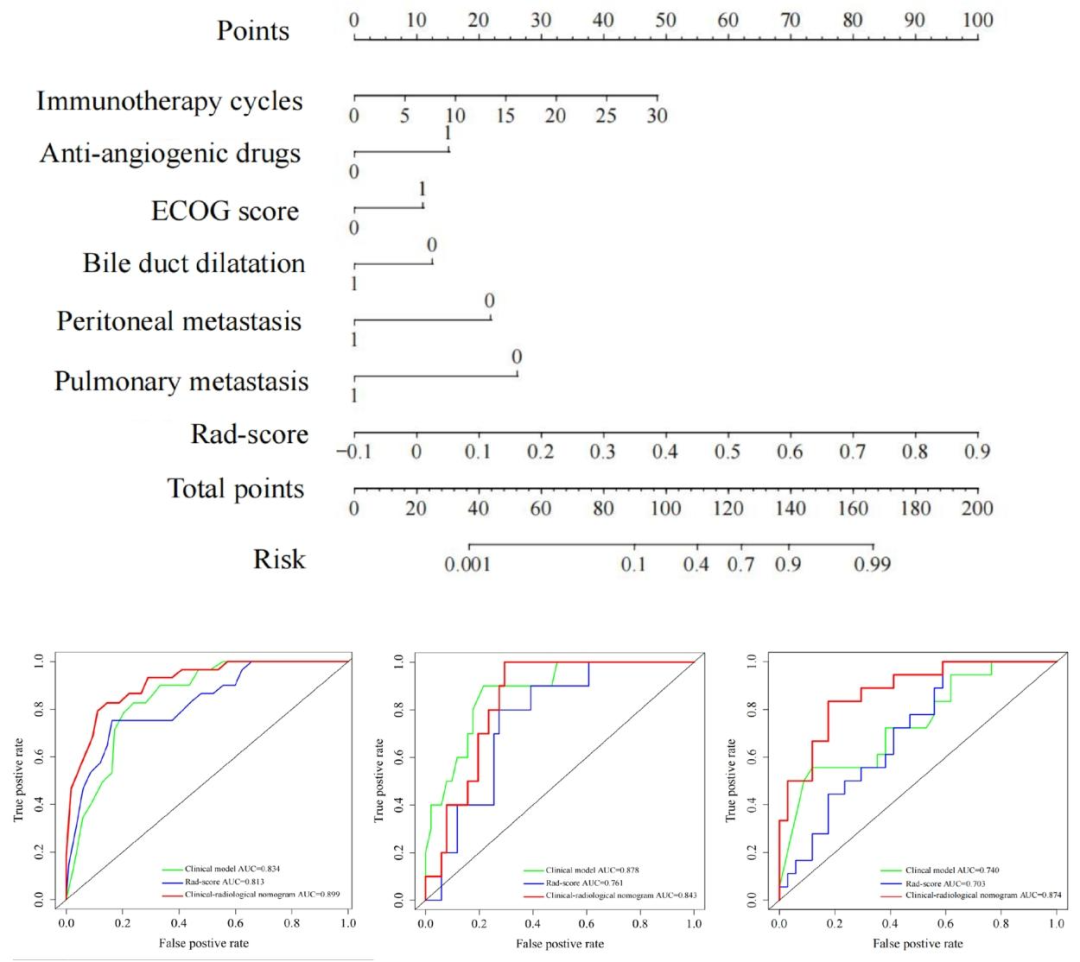
图 3(三个模型的ROC曲线,分训练、验证、测试三组): 该图展示了临床模型、Rad-score和列线图在三个队列中的ROC曲线。列线图的AUC在测试集中达到0.874 ,显著高于单独临床模型(0.740)和Rad-score(0.703)。从机制解读:Rad-score单独表现中等 ,说明淋巴结影像特征确实携带了与疗效相关的生物学信息(如异质性、血管状态);而列线图整合临床因子后性能提升 ,表明免疫治疗响应是肿瘤微环境表型(影像特征)与宿主全身状态(ECOG、转移部位等)共同决定的。图中三条曲线的对比,实质上对比了"单纯影像生物学"与"影像+临床"的综合解释力。
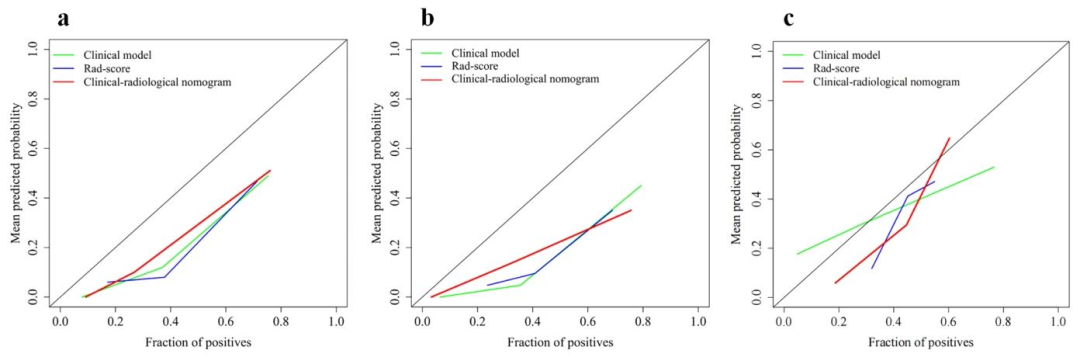
图 4(三个模型的校准曲线,分训练、验证、测试三组): 该图展示了列线图、临床模型和Rad-score的预测概率与实际观察结果之间的一致性。列线图的校准曲线最接近45度理想线 ,且Brier评分最低(测试集中0.204 vs 临床0.206 vs Rad-score 0.221),说明其预测风险与实际发生概率高度吻合。从机制角度看,良好的校准度意味着模型内部的生物学假设(即影像特征→免疫微环境→疗效的线性或非线性关系)与实际数据一致 。如果校准差,说明所选择的影像特征组合未能真实反映潜在的生物学过程;而本研究的列线图校准良好,反向支持了淋巴结影像特征确实有效映射了肿瘤免疫状态这一核心假设。
⑤高列线图评分组生存期显著延长 :高评分组中位OS(14.0 vs 10.0个月)和PFS(11.0 vs 6.0个月)均显著优于低评分组 。表型上,影像组学评分的高低与长期预后一致;机制上,高评分反映了更有利的免疫微环境(低异质性、相对正常血管、较好免疫浸润),这种状态不仅预测短期响应,也预示更长的疾病控制和生存获益。
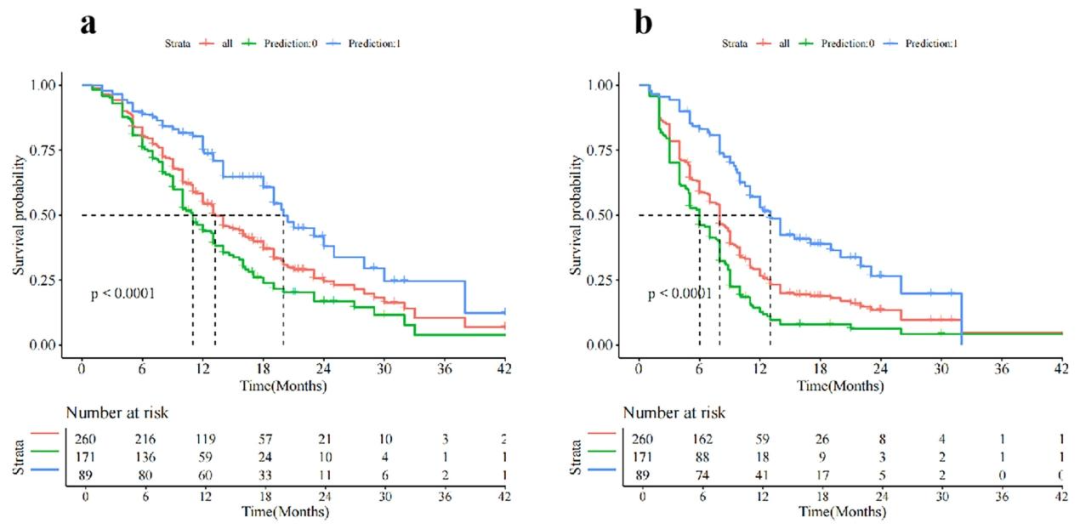
图 6(基于列线图评分的Kaplan-Meier生存曲线): 该图展示了高列线图评分组与低评分组的总生存期(OS)和无进展生存期(PFS)的显著差异 。高评分组中位OS为14.0个月,低评分组为10.0个月;PFS分别为11.0和6.0个月,log-rank检验p<0.001。从机制层面,列线图评分不仅预测短期影像学响应,还预测长期生存结局 ,这为影像特征的生物学合理性提供了强有力的外部验证。高评分反映的"良好淋巴结影像表型"(低异质性、规则形态)所对应的生物学状态------相对正常的血管灌注、不严重的缺氧、可能的免疫浸润------不仅有利于短期免疫应答,也转化为真正的生存获益,说明这些影像特征确实捕获了与肿瘤侵袭性和免疫逃逸能力相关的核心生物学差异。
07
讨论(把机制故事讲圆)
本研究首次尝试利用淋巴结(LN)影像组学特征 预测晚期胆道癌(BTC)的免疫治疗疗效,并成功构建了一个整合临床-影像学因素的列线图模型,在训练、验证和测试集中均表现出良好的区分度(AUC最高达0.899)。我们将机制故事梳理如下:影像组学特征中的纹理异质性(如Skewness、ClusterShade)在非响应组显著升高 ,这一表型可映射为淋巴结内微循环灌注紊乱、异常新生血管导致的缺氧微环境 。缺氧已被大量研究证实可抑制T细胞浸润与功能,并上调免疫抑制分子,从而削弱免疫检查点抑制剂的疗效。相反,形状特征Elongation(接近1表示更圆、更规则)在响应组中更高 ,规则形态可能提示淋巴结结构相对完整、肿瘤侵袭性较低 ,或反映局部尚未发生严重的免疫结构破坏。此外,动脉期特征的预测能力优于非对比期和门脉期 ,这与动脉期对血管异质性敏感的特点一致,间接支持了"血管异常→免疫抑制"的机制链条。在临床层面,联合抗血管生成药物 被证实为独立保护因素,这与现有关于血管正常化可增强免疫治疗的机制研究高度吻合。值得注意的是,腹膜和肺转移患者的疗效更差 ,提示这些转移部位可能形成特有的免疫抑制微环境,或更易发生免疫逃逸。尽管我们的列线图预测性能优于单一模型,且通过SHAP分析增强了可解释性,但仍有局限性:缺乏淋巴结病理金标准验证、多药联合治疗可能混杂影像特征、单中心设计等。然而,我们将影像组学的分析焦点从原发灶转向转移性淋巴结 ,不仅解决了晚期BTC原发灶难以勾画的技术难题,更从机制上提出了一种合理假设:淋巴结的影像表型可以反映系统性肿瘤-免疫互作状态,这为未来影像组学与免疫微环境机制研究提供了新的切入点。
08
这篇文献的可借鉴思路
这篇文献为影像组学研究提供了多个可以直接迁移的设计思路。第一,ROI选择的替代策略 :当原发灶边界不清、伴有多发卫星灶或勾画可重复性差时,可以考虑选择转移性淋巴结(或其他转移灶) 作为感兴趣区。这一思路不仅拓宽了影像组学的适用人群,还隐含了一个机制假设------转移灶的影像特征同样(甚至更能)反映肿瘤的侵袭性和免疫微环境状态。第二,多期相特征融合 :本研究分别从非对比期、动脉期、门脉期提取特征,发现动脉期特征预测性能最优,这提示不同期相对应不同的血流动力学和血管功能信息 ,设计时应优先关注与目标机制(如血管异质性、灌注)最相关的时相。第三,特征-机制的映射表构建 :本文不是简单堆叠特征,而是对筛选出的特征类型(如Skewness→灰度异质性→微循环紊乱→缺氧→免疫抑制)进行了逐层机制推理 。你在撰写论文时,可以预先建立一张"影像特征→生物学过程→免疫效应"的逻辑映射表,并在讨论中逐一展开。第四,SHAP可解释性分析的嵌入 :SHAP不仅增强了临床医生的信任,更重要的是量化了每个特征对预测的贡献方向和强度 ,为机制推断提供了数据支撑。第五,前瞻性测试集的使用 :本文设置了独立的前瞻性队列作为测试集,显著提升了模型泛化能力的说服力,也使机制结论更具普适性。第六,生存分析的机制验证 :影像组学评分不仅预测短期响应,还与OS、PFS显著相关,这从长期预后角度反向验证了影像特征与肿瘤生物学侵袭性、免疫逃逸能力之间的关联 。最后,联合抗血管药物的机制切入点:本研究将"是否联合抗血管药物"作为独立预测因子,并在讨论中引用VEGF、血管正常化等文献,形成了"影像异质性→血管异常→抗血管+免疫联合治疗合理"的闭环,这一思路可以迁移到其他靶向治疗或联合治疗策略的影像组学研究中。
09
结语
总而言之,做影像组学不只是拼AUC、堆模型,更要学会给特征找意义、给模型讲道理 。这篇文献给我们打了个样:当原发灶不好勾画时,转移性淋巴结就是绝佳的替代窗口 ;多期相CT中动脉期的异质性特征,恰好能映射到微血管紊乱和缺氧 ;形状特征Elongation看似简单,却能暗示淋巴结的结构完整性和肿瘤侵袭性 。最关键的是,它把影像表型→血管状态→缺氧→免疫抑制→疗效与预后 这条逻辑链从头到尾讲圆了,还用了SHAP可解释性分析让每个特征"开口说话"。只有把宏观影像和微观机制真正打通,我们的研究才不是"玄学算命",而是有根有据、有血有肉、能讲好疾病故事的真科研。希望大家以后都能少走弯路,轻松写出有机制、有深度、能发高分的好文章!
参考文献:Li Q, Guo J, Wang F, Yu H, Wei Y, Zheng Y, Huang Z, Ma J. Clinical-radiomics nomogram integrating lymph node radiomic features to predict immunotherapy response in advanced biliary tract cancers. J Immunother Cancer. 2025 Dec 30;13(12):e012416. doi: 10.1136/jitc-2025-012416.